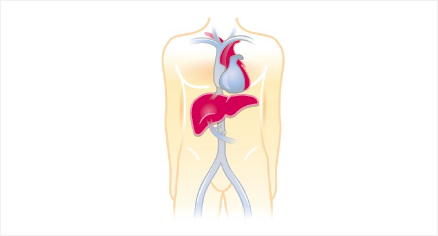
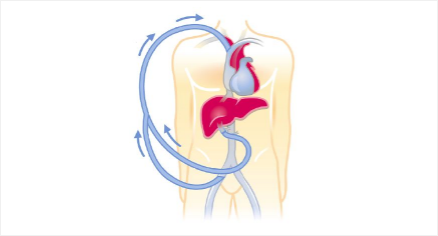
Die Leber nimmt hinsichtlich ihrer Lage und Funktion eine zentrale Stelle im Körper ein. Erkrankungen der Leber können zu einem Nachlassen der überlebenswichtigen Leberfunktionen führen.
Zu den lebenswichtigen Aufgaben der Leber gehören die Ausleitung von Giftstoffen und die Produktion der Gallenflüssigkeit für die Verdauung. Die Leberzellen (Hepatozyten) produzieren die Galle, die dann über die Gallenwege in den Darm geleitet und teilweise in der Gallenblase gespeichert wird. Wenn Nahrung über den Magen in den Dünndarm kommt, wird Galle freigesetzt, damit die Nahrung verdaut und im Körper aufgenommen werden kann.
Die Leber ist außerdem für viele Stoffwechselvorgänge, Immunfunktionen, Produktion und Speicherung von Eiweißen und Vitaminen sowie für die Bildung von Ausgangsprodukten für Sexualhormone zuständig. Eine wichtige Rolle spielt sie auch bei der Weiterverwertung der Stoffwechselprodukte, die über den Darm aufgenommen werden. Die Leber ist eines der zentralen Entgiftungsorgane unseres Körpers, sowohl für körpereigene wie auch für körperfremde Substanzen, wie z.B. Alkohol, Drogen, Umweltschadstoffe. Die Bildung von Gerinnungsfaktoren und die Speicherung von Eisen, welches für die Produktion der roten Blutkörperchen benötigt wird, sind weitere Aufgaben der Leber.
Eine gesunde, gut durchblutete Leber
Ebenso zahlreich wie die Aufgaben der Leber sind auch die Erkrankungen, die die Funktion der Leber beeinträchtigen und eine Transplantation notwendig machen können. Man unterscheidet angeborene oder erworbene Lebererkrankungen, die die eigentlichen Leberzellen, das Gallengangsystem oder die Gefäße befallen.
Das Leben mit einer Lebererkrankung ist mit erheblichen Einschränkungen verbunden, die vom Verlauf der zugrundeliegenden Erkrankung abhängig sind. Wesentliche Voraussetzung für einen möglichst langen Erhalt der Leberfunktion ist auch eine gesunde Lebensführung.
Lebererkrankungen bleiben lange unentdeckt
Erhöhte Leberwerte weisen auf eine Störung oder auf eine Krankheit der Leber oder des Gallengangsystems hin, werden aufgrund erst spät auftretender Symptome der Lebererkrankung jedoch oft nur spät oder per Zufall entdeckt. Das tatsächliche Ausmaß des Leberschadens kann dann häufig bereits größer sein als der erhöhte Wert vermuten lässt. Dies ist besonders trügerisch, da Betroffene oftmals noch ein gutes allgemeines Wohlbefinden zeigen, obwohl die Leberfunktion bereits sehr eingeschränkt ist und die Leistungsreserven fast erschöpft sind. Ist die Erkrankung bereits weit fortgeschritten und das Organ zu stark beeinträchtigt, ist oftmals die Entscheidung für eine Transplantation unumgänglich, denn für die Leberfunktionen gibt es keinen künstlichen Ersatz.
Erkrankungen der Leber erkennen
Erhöhte Leberwerte weisen auf eine Störung oder auf eine Krankheit der Leber oder des Gallengangsystems hin, werden jedoch oft nur per Zufall entdeckt. Da sich Lebererkrankungen oftmals schleichend entwickeln, besteht die Aufgabe sowohl des Hausarztes wie auch des Facharztes (Hepatologe) darin, eine Erkrankung der Leber und deren Ursache möglichst früh zu entdecken. Symptome einer Lebererkrankung können sein:
- Ikterus, z.B. Gelbfärbung der Haut oder des Augenweißes, heller Stuhl und dunkler Urin
- Juckreiz der Haut
- Nasenbluten und Blutergüsse
- Konzentrationsstörungen
- Appetitlosigkeit
- Müdigkeit
- Muskel- und Gelenkschmerzen
Ungewisser Krankheitsverlauf
Leider gibt es keine allgemeingültigen Regeln für den Verlauf von Lebererkrankungen. Ob und wann eine Transplantation erforderlich ist, kann oft nicht vorausgesagt werden.
Wenn die Entscheidung zur Transplantation sorgfältig getroffen wurde, haben leberkranke Patienten mit einer Transplantation im direkten Vergleich zu Patienten ohne Transplantation eine eindeutig bessere Überlebenschance. Bei einem kompletten Versagen der Leberfunktion ist eine Transplantation die einzige Behandlungsmöglichkeit.
Bei vielen Lebererkrankungen kommt es zur Entstehung einer sogenannten Leberzirrhose. Die Leber zeigt narbige Veränderung, erhält eine gehöckerte Oberfläche, die Blutgefäße werden umgebaut und gestaut. Im weiteren Verlauf schrumpft die Leber.
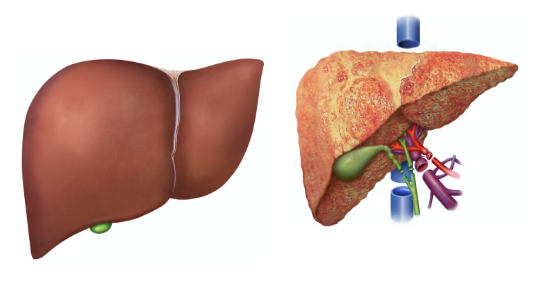
Gestörte Leberfunktion
Eine Zirrhose stört die Funktion der Leber. So werden etwa deutlich weniger Körpereiweiße produziert, wodurch die Körpersubstanz verstärkt abgebaut wird. Auch Eiweiße, die für die Blutgerinnung notwendig sind, fehlen zunehmend und gefährden den Patienten.
Komplikationen einer Leberzirrhose
Durch die Umbauvorgänge und die Störung der Leberfunktion kann es zu vermehrter Wassereinlagerung in die verschiedenen Gewebe des Körpers kommen: vor allem in den Beinen und im Bauchraum (Aszites). Auch kann es durch das Anstauen von Blut in den Lebervenen zu Varizen in der Speiseröhre kommen.
Patienten mit einer Leberzirrhose sind außerdem anfälliger für Infektionskrankheiten, zudem können aus einer Zirrhose auch Lebertumore entstehen. Durch das Versagen der Leberfunktion kann die Produktion von Hormonen gestört werden und beim Mann zu Hodenverkleinerung, fehlender Körperbehaarung und einem Brustansatz führen.
Im weiteren Verlauf und bei Versagen der Leber kann es schließlich zu einem Leberkoma kommen. Das liegt unter anderem an einer Überschwemmung mit Ammoniak, das beim Abbau von Eiweißen im Darm freigesetzt wird und eigentlich von der Leber entgiftet werden sollte.
Laborparameter bei Leberzirrhose
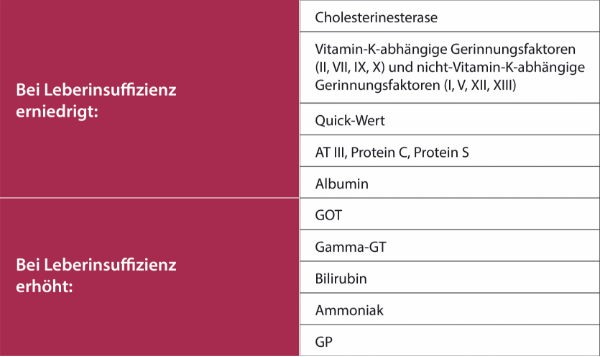
Die häufigste Ursache für eine Leberzirrhose ist in den Industrieländern eine Schädigung durch Alkohol: Leberzellen werden zerstört und die Bildung von Bindegewebszellen angeregt. Dies führt zu einem Umbau und einer Verhärtung der Leber – der Leberzirrhose.
Eine Grundvoraussetzung für die Therapie ist die strikte und absolute Vermeidung von Alkohol. Allein dadurch kann oftmals eine Verbesserung der Leberfunktion erreicht werden. Auch vor der Entscheidung für eine Transplantation muss mehrere Monate komplett auf Alkohol verzichtet werden.
Fehlbildungen der Gallenwege sind angeboren und können bereits bei Kleinkindern auffallen. Ist der Abfluss der Galle gestört, gelangen Schlacken- und Abfallstoffe sowie Verdauungsenzyme ins Blut. Das umliegende Lebergewebe sowie der gesamte Körper werden vergiftet. Dies bewirkt einen zirrhotischen Umbau der Leber. Betroffene Kinder sind schwach, zeigen eine typisch gelbe Hautfarbe und lagern zunehmend Wasser ein, sodass der Bauch aufgetrieben wirkt. Dies verzögert die kindliche Entwicklung, eine Transplantation ist unvermeidbar für eine gesunde Zukunft.
Primär biliäre Zirrhose
Die primär biliäre Zirrhose ist eine langsame, sich über viele Jahre hinweg entwickelnde Entzündung der Gallenwege. Sie tritt vor allem bei Frauen im mittleren Alter auf. Durch die Gabe von Urodesoxycholsäure kann die Erkrankung häufig gut behandelt werden. Wenn die Erkrankung aber so sehr voranschreitet, dass der Abfluss der Galle behindert ist, kann sie zu einer Leberzirrhose führen.
Primär sklerosierende Cholangitis
Die primär sklerosierende Cholangitis führt zu einer Vernarbung der Gallengänge. Männer sind häufiger betroffen und die Erkrankung tritt oft in Kombination mit einer langandauernden Form der Darmentzündung auf, der Colitis Ulcerosa. Auch hier behandelt man mit Urodesoxycholsäure. Dennoch kann es auch hier zu einer Leberzirrhose kommen. Außerdem besteht in einer derart erkrankten Leber ein erhöhtes Tumorrisiko.
Stoffwechselstörungen der Leber sind angeboren und führen bereits im Kindesalter oder auch erst relativ spät im Erwachsenenalter zu Beschwerden.
Bei einer Stoffwechselstörung fehlen dem Körper z.B. bestimmte Enzyme, die nötig sind, um Nahrungsbestandteile zu zerlegen und in körpereigene Baustoffe umzuwandeln. Ist im Ablauf der Umbauvorgänge ein Schritt blockiert, stauen sich die Baustoffe davor an und können zu Erkrankungen in und außerhalb der Leber führen.
Alpha-1-Antitrypsin-Mangel
Der Alpha-1-Antitrypsin-Mangel kommt in starker oder schwacher Ausprägung vor. Je nachdem kann er schon im Kindesalter zu einer Leberzirrhose führen oder bis zum Erwachsenenalter unerkannt bleiben.
Wilson’sche Erkrankung
Aufgrund eines fehlenden Enzyms kann der Körper das Spurenelement Kupfer nicht wie sonst üblich an Eiweiße im Blut binden und transportieren. Deshalb wird das Kupfer im Gewebe abgelagert und führt zu einer Vergiftung vornehmlich der Leber und des Nervensystems. Auch diese Störung kann sich entweder schon beim Kind oder erst beim Erwachsenen bemerkbar machen.
Hämochromatose
Die Hämochromatose führt zur Eisenüberladung des Organismus und wird deshalb auch Eisenspeicherkrankheit genannt. Hierbei lagert sich Eisen in verschiedenen Organen ab. Die Leber wird zirrhotisch umgebaut und die Bauchspeicheldrüse erkrankt. Auch hier kann eine Transplantation der Leber notwendig werden.
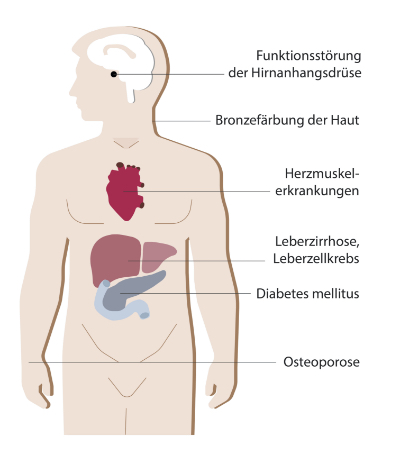
Weitere Stoffwechselstörungen
Weitere Stoffwechselstörungen sind die sogenannte Byler-Erkrankung, die vererbbare Tyrosinämie, das Crigler-Najjar-Syndrom, die Glycogenspeicherkrankheit Typ IV und einige andere mehr. Bei all diesen Stoffwechselstörungen ist der Defekt in der Leber lokalisiert.
An bösartigen Tumoren der Leber erkranken meist Erwachsene, in seltenen Fällen auch Kinder. Je nachdem, von welchen Zellen der Tumor ausgeht, unterscheidet man:
- Das hepatozelluläre Karzinom: von den Leberzellen ausgehend
- Das cholangiozelluläre Karzinom (auch Klatskin-Tumor): von den Zellen des Gallengangsystems ausgehend
- Metastasen: Ansiedlungen von Tumoren außerhalb der Leber, z.B. im Darm, der Bauchspeicheldrüse oder der Brust
Die Infektiöse Hepatitis (Leberentzündung) wird durch Viren verursacht und ist eine der häufigsten Lebererkrankungen.
Hepatitisarten
Am bekanntesten sind das Hepatitis A-, B-, C- und D-Virus. Die Hepatitis A führt zu keiner nachhaltigen Leberstörung. Das Hepatitis-D-Virus tritt nur in Verbindung mit der Hepatitis B auf. Bei den meisten Patienten, die eine Hepatitis B oder C durchgemacht haben, ist die Leberentzündung relativ folgenlos abgeheilt. Ein anderer Teil kann durch die heutigen Behandlungsmöglichkeiten geheilt werden. Manchmal kommt es aber zur Entstehung einer sogenannten posthepatischen Leberzirrhose (Leberzirrhose nach Leberentzündung). In ganz seltenen Fällen führt die Infektion mit einem dieser Viren akut und rasant zu einem lebensbedrohlichen Leberversagen.
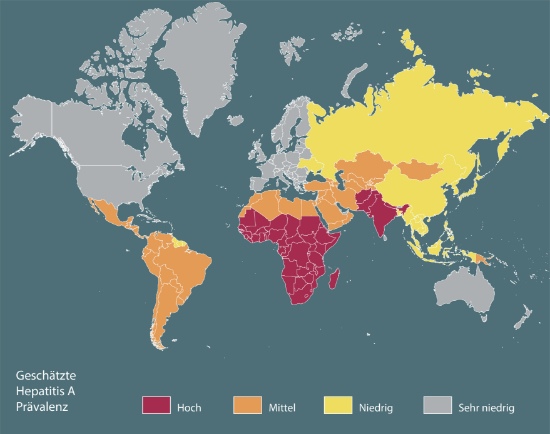
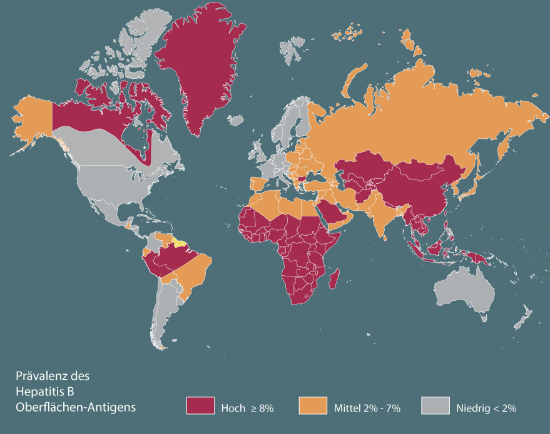
Mögliche Folge: Leberzirrhose
Oft wird eine solche Zirrhose jedoch erst nach Jahren entdeckt, wenn mehr als die Hälfte der Leberzellmasse zerstört ist, da häufig erst dann schwerwiegende Probleme auftreten. Die Leberfunktion wird durch die Leberzirrhose nach einiger Zeit so stark gestört sein, dass die Transplantation in Erwägung gezogen werden muss. Damit ist jedoch die eigentliche Infektionsursache – das Virus – nicht behandelt, und die neue Leber kann erneut durch das Virus befallen und infiziert werden. Daher ist eine antivirale Therapie wichtiger Bestandteil der Behandlung.
Autoimmunhepatitis
Die Autoimmunhepatitis ist eine seltene Form der Leberentzündung, bei der das Immunsystem des Körpers die eigene Leber angreift. Wenn medikamentöse Behandlungsmöglichkeiten keinen Erfolg mehr bringen und die Leberzirrhose fortschreitet, kommt auch hier die Transplantation in Betracht.
Frühkindliche Hepatitis
Die frühkindliche Hepatitis kann verschiedene Ursachen haben. Auch hier kann eine Transplantation erfolgreich sein. Probleme kann die mangelnde Verfügbarkeit von Spenderorganen für Kinder bereiten. Deshalb wird oft eine Spenderleber eines Erwachsenen verkleinert, um sie dem Kind transplantieren zu können. Es besteht auch die Möglichkeit, bei einem Verwandten einen Teil der Leber zu entfernen und dem erkrankten Kind einzupflanzen.
Fettleber
Immer häufiger ist die Fettleber die Ursache für eine chronische Leberentzündung. Die Fettleber entsteht langsam, über Jahre hinweg und wird erst spät – häufig zu spät für eine Heilung – entdeckt. Sie entsteht entweder durch dauerhaften Alkoholkonsum (alkoholische Steatohepatitis, ASH) oder durch falsche Ernährung (nichtalkoholische Steatohepatitis, NASH). Meist entwickelt sich eine NASH im Rahmen des metabolischen Syndroms. Das metabolische Syndrom umschreibt die Summe verschiedener Risikofaktoren, u.a.:
- Schweres Übergewicht
- Hohe Blutfettwerte
- Diabetes
- Hoher Blutdruck
Vergiftungen
Die Einnahme von Lösungsmitteln, Knollenblätterpilzen, Drogen wie z.B. Ecstasy oder bestimmten Medikamenten wie z.B. Paracetamol in sehr hoher Dosierung kann zu einem akuten Leberausfallskoma führen. Leider sind die Möglichkeiten der Behandlung sehr eingeschränkt, so dass oft nur die Lebertransplantation helfen kann.
Zysten (flüssigkeitsgefüllte Kammern)
Zysten können in seltenen Fällen die Leber derart durchsetzen, dass sie in ihrer Funktion beeinträchtigt wird. Die Ursache für Leberzysten kann eine angeborene Veranlagung sein. Aber auch bei einer Infektion mit dem Hundebandwurm, der sogenannten Echinokokkose, können Zysten entstehen. In sehr seltenen Fällen kann bei diesen Krankheiten die Transplantation angezeigt sein.
Budd-Chiari-Erkrankung
Die Budd-Chiari-Erkrankung bezeichnet den Verschluss der Lebervenen durch Blutgerinnsel, wodurch es zu einer regelrechten Verstopfung der Blutstrombahn der Leber kommen kann. Grundsätzlich muss bei dem Vorliegen eines Verschlusses der Lebervene die Ursache (z.B. Einnahme von Kontrazeptiva, Antithrombin III-Mangel, Polyzythämie oder Tumorerkrankungen wie Nieren- oder Lebertumore) abgeklärt werden. Im weiteren Verlauf der Erkrankung kann es zu einer Leberzirrhose kommen, die eine Transplantation notwendig macht.
Nicht jede Lebererkrankung führt zwangsläufig zu Leberversagen. Oft kann man mit einer Lebererkrankung lange Zeit ein relativ normales Leben führen. Wichtig bei jeder Lebererkrankung ist eine gesunde Lebensführung, um die Leber zu entlasten.
Während sich die Fettleber (ASH und NASH) durch einen gesunden Lebensstil vermeiden lassen, treten andere Lebererkrankungen unabhängig von einer gesunden Lebensführung auf. Dennoch können Veränderungen des Lebensstils auch bei bestehenden Lebererkrankungen – bis hin zur Phase vor einer Lebertransplantation – den Verlauf der Erkrankung günstiger gestalten:
- Verzicht auf Alkohol, Drogen und Rauchen.
- Abwechslungsreiche und ausgewogene Ernährung: reich an Vitaminen, eher fettreduziert und salzarm, um die Leber zu entlasten.
- Ausreichend Schlaf und Bewegung.
Gesunde Lebensführung
- Bewegung und Erholung: leichte sportliche Betätigung bei ausreichendem Schlaf kann den Verlauf der Erkrankung verbessern.
- Kein Alkohol: eine Grundvoraussetzung für einen positiven Krankheitsverlauf ist absolute Alkoholabstinenz. Beachten Sie, dass auch sogenannte „alkoholfreie Biere“ und sogar einige Lebensmittel Alkohol enthalten.
- Gesunde Ernährung: ernähren Sie sich vor allem abwechslungsreich, ausgewogen und vitaminreich. Nicht zu empfehlen sind fett- und salzreiche Speisen.
Sicher ist: Durch eine gesunde Lebensführung können Sie viel zu Ihrem Wohlergehen beitragen.
- Leberhilfe. Lebererkrankungen. https://www.leberhilfe.org/lebererkrankungen/ (letzter Zugriff: August 2023).
- Gelbe Liste. Leberzirrhose – Diagnostik. https://www.gelbe-liste.de/krankheiten/leberzirrhose#Diagnostik (letzter Zugriff: August 2023).
- Apotheken-Umschau. Hämochromatose. https://www.apotheken-umschau.de/Haemochromatose#Welche-Beschwerden-und-Symptome-koennen-auftreten (letzter Zugriff: August 2023).
- Pedersini R et al. HAV & HBV vaccination among travellersparticipating in the National Health andWellness Survey in five European countries. Travel Medicine and Infectious Disease 2016; 14: 221–232.
- Medicalpictures.